_________________
Nguyễn Văn Thành1, Phan Thị Hạnh2
1Hội Phổi Việt Nam, 2 Bệnh viện đại học Phenikaa
Tóm tắt: Nhân một ca lâm sàng có chẩn đoán hen nặng, cơ chế viêm chồng lấp hen dị ứng và hen tăng bạch cầu ái toan kèm viên xoang và polype mũi, các tác giả bàn luận về chẩn đoán, theo dõi, đánh giá và điều trị sinh học.
Abstract: A CASE STUDY OF SEVERE ASTHMA AND A DISCUSSION OF BIOLOGICAL TREATMENT
Based on a clinical case of severe asthma with overlapping inflammatory mechanisms of allergic and eosinophilic asthma accompanied by sinusitis and nasal polyps, the author discusses the diagnosis, monitoring, evaluation, and biological treatment.
1. CA LÂM SÀNG
§ Bệnh nhân nam 33 tuổi, nghề nghiệp: bán quần áo
§ Tiền sử:
o Gia đình: anh trai và chú bị hen phế quản, bản thân: Thường xuất hiện các đợt khó thở, khò khè khi gắng sức từ tuổi thiếu niên và được chẩn đoán hen từ 1 năm trước, điều trị Symbicort không liên tục.
o Thường xuyên có các đợt ho, chảy dịch mũi, xoang khi thay đổi thời tiết và tự điều trị kháng sinh không rõ loại.
Tháng 4/2025: Vào viện cấp cứu vì khó thở, sốt, phổi ran rít hai bên.
§ Chẩn đoán: Viêm phổi trên bệnh nhân hen + viêm mũi xoang mạn tính đợt cấp, polyp mũi hai bên.
§ Điều trị kháng sinh, thuốc giãn phế quản và corticosteroid khí dung, singulair, rửa mũi xoang và xịt mũi bằng corticosteroid.
§ Ra viện sau 7 ngày, tiếp tục điều trị duy trì bằng: Symbicort 160/4,5: ngày hít 2 liều x 2, Bambec 10mg/ ngày, Singulair 10mg/ngày, Khí dung: Ventolin, pulmicort khi có cơn khó thở, Thuốc rửa mũi xoang và corticoid xịt mũi.
Tháng 6/2025: Tuân thủ điều trị. Tái nhập viện với bệnh cảnh tương tự.
Tháng 11/2025: Tái nhập viện với bệnh cảnh tương tự
Những xét nghiệm bệnh nhân đã làm trong ba lần nhập viện
Lần 1: + Bạch cầu máu: - Lúc vào: 14.28 (G/L), N 70.7%, E: 0.85 G/L (6%), CRP 34.6
- Sau 7 ngày điều trị: 7.08 (G/L), N 50%, E: 0.77 G/L (11%), CRP 2.4
+ Nội soi tai - mũi - họng: Viêm tai giữa mạn tính, viêm mũi xoang mạn tính đợt cấp, polyp mũi hai bên.
Lần 2: + FeNO 24 ppb
+ X-quang ngực và xoang: X-quang ngực bình thường, CT xoang (trên 1 lát cắt): Dày niêm mạc xoang hàm phải, không có dấu hiệu viêm xoang cấp nặng hoặc biến chứng trên lát cắt này.
+ Test dị ứng: Dị ứng mạt nhà (đa loại), gián, lông vũ, cua, giun đũa chó mèo, phân chó, mèo.
+ Chức năng hô hấp: Hội chứng rối loạn thông khí tắc nghẽn, mức độ trung bình, test hồi hồi phục âm tính.
Lần 3: + Xét nghiệm: IgE: 531 IU/mL
Tóm lại, thông tin đang có:
- Hen mạn tính nặng, nhập viện mỗi 3–4 tháng
- Tắc nghẽn trung bình, test hồi phục phế quản âm tính
- Eosinophil máu tăng cao (6-11%)
- IgE 531 IU/ml
- Đa dị ứng (bụi nhà, lông vũ, thú nuôi, tôm…)
- Bệnh mũi xoang/polyp kèm theo
- Đã tối ưu ICS + LABA + LAMA + montelukast
2. BÀN LUẬN
1) Câu hỏi: Có nên xác định yếu tố dị nguyên để tránh trước khi đề cập tới điều trị?
Trả lời: Cần làm để tránh phơi nhiễm nhưng trong hen nặng type 2 đã không kiểm soát dù điều trị tối ưu, vai trò của tránh dị nguyên không còn là trụ cột chính, mà chỉ là yếu tố hỗ trợ. Bệnh nhân đã có kết luận đa dị ứng (bụi nhà, lông vũ, thú nuôi, tôm…), IgE cao 531 IU/ml, E tăng cao, nhập viện tái diễn. Điều này cho thấy cơ chế viêm đã mang tính hệ thống và tự duy trì, không còn phụ thuộc hoàn toàn vào phơi nhiễm cấp tính. Tránh dị nguyên không giúp làm ngưng tiến trình viêm và sẽ không thay thế được sinh học trị liệu trong hen nặng.
2) Câu hỏi: Trường hợp này giá trị FeNO 24 ppb có ý nghĩa như thế nào?
Trả lời: Ở người lớn: thấp: < 25, trung bình: 25–50, cao: 50 (gợi ý viêm type 2 hoạt động). Ở ngưỡng 24 ppb là sát ngưỡng thấp. Điều đó không loại trừ hen type 2. FeNO phản ánh chủ yếu hoạt hóa IL-4/IL-13, viêm biểu mô đường thở trung tâm. Trong khi eosinophil máu phản ánh IL-5, IgE phản ánh đáp ứng dị ứng. Một bệnh nhân có thể: Eosinophil cao, IgE cao, nhưng FeNO không cao vẫn là hen type 2. FeNO thấp không loại trừ viêm T2. Dupilumab (thuốc tác động trên trục IL 4/13) có thể được cân nhắc ở bệnh nhân hen nặng không kiểm soát nếu có các bằng chứng T2 khác, đặc biệt là eosinophil cao hoặc bệnh đồng mắc T2.
Vì sao FeNO không cao trong ca này?: Có các khả năng hợp lý: 1) Đang dùng ICS liều cao, ICS làm giảm FeNO rất nhanh, ngay cả khi bệnh vẫn không kiểm soát. 2) Viêm thiên về trục IL-5 hơn IL-4/13 do vậy FeNO không tăng rõ nhưng eosinophil cao. 3) Đo trong giai đoạn giữa đợt cấp giá trị có thể bị dao động.
3) Câu hỏi: Có cần xét nghiệm IgE đặc hiệu
Trả lời: Có thể cần IgE đặc hiệu (sIgE), nhưng không phải để xem xét có quyết định sử dùng trị liệu sinh học hay không mà để định hướng kiểu hình và loại trừ chẩn đoán đặc biệt ABPA (hen dị ứng với nấm Aspergillus).
4) Câu hỏi: Nếu chụp CT không thấy dãn phế quản có loại trừ ABPA không?
Trả lời: Không. CT không thấy giãn phế quản không loại trừ hoàn toàn ABPA. Nhưng nó làm giảm khả năng bị bệnh này nếu là HRCT chất lượng tốt. Chẩn đoán Allergic bronchopulmonary aspergillosis không chỉ dựa vào giãn phế quản. ABPA có các giai đoạn:
- Giai đoạn sớm (serologic ABPA): IgE rất cao, sIgE Aspergillus dương, có thể chưa có giãn phế quản
- Giai đoạn tiến triển: Giãn phế quản trung tâm, nút nhầy đậm độ cao, xẹp thùy tái diễn
Do vậy nếu chụp sớm, HRCT có thể vẫn bình thường. Nếu HRCT chất lượng tốt, không giãn phế quản trung tâm, không nút nhầy, không xẹp thùy tái diễn (hình ảnh ngón tay trong găng kinh điển) thì có thể loại trừ ABPA giai đoạn muộn, nhưng ABPA thể “serologic” vẫn có thể tồn tại. Điểm cần lưu ý, IgE trong ABPA thường: >1000 IU/ml (không bắt buộc nhưng điển hình) trong khi của bệnh nhân 531 IU/ml không phải rất cao, nhưng nếu xét nghiệm này đo trong đợt cấp và đang dùng ICS có thể thấp giả tạo.
5) Câu hỏi: Có nên xét nghiệm Aspergillus đờm?
Trả lời: Xét nghiệm Aspergillus đờm ít giá trị. Aspergillus có thể chỉ là colonization. Âm tính không loại trừ ABPA. Nếu nghi ABPA, nên làm gì ưu tiên thay vì chỉ “xét nghiệm đờm”?: sIgE Aspergillus fumigatus, IgG Aspergillus, IgE lặp lại, HRCT ngực nếu chưa làm.
Chẩn đoán ABPA dựa vào: Hen, IgE cao, sIgE Aspergillus dương, ± giãn phế quản trung tâm. Xác suất ABPA trong ca này không cao vì IgE 531 không quá cao, không có giãn phế quản, không có hình ảnh xẹp thùy tái diễn. Do đó làm sIgE Aspergillus để “đóng hồ sơ” là hợp lý. Không cần đi sâu tiếp nếu âm tính.
6) Câu hỏi: Có đủ tiêu chuẩn để chẩn đoán hen nặng chưa?, Có chỉ định điều trị sinh học chưa?, Chọn thuốc nào trong ca này?, Có cần làm thêm xét nghiệm gì trước khi quyết định?.
Trả lời: Trong câu hỏi này có có 4 vấn đề:
+ Thứ nhất: Đây có phải hen nặng (Severe asthma) không?. Chúng ta đã có dữ kiện: Đang dùng ICS liều cao + LABA + LAMA, và montelukast nhưng tái nhập viện mỗi 3–4 tháng. Chức năng thông khí có tắc nghẽn mức độ trung bình và test hồi phục âm tính. Eosinophil cao, IgE 531, đa dị ứng, có bệnh mũi xoang/polyp. Như vậy đã đáp ứng đủ tiêu chuẩn hen nặng không kiểm soát dù điều trị tối ưu, trong đó các yếu tố cần và đủ là: Đã dùng ICS liều cao + LABA + LAMA và montelukast, tuân thủ điều trị (ngầm hiểu vì đã theo dõi lâu) và vẫn tái nhập viện mỗi 3–4 tháng
+ Thứ hai: Có chỉ định điều trị sinh học chưa?. Theo GINA, cần ≥ 2 đợt cấp cần OCS/năm hoặc ≥ 1 nhập viện, dấu hiệu viêm type 2 (có ít nhất 1): Eosinophil ≥150–300/µL, IgE tăng + dị ứng, FeNO ≥20–25. Trên bệnh nhân: Tái nhập viện nhiều lần, eosinophil cao, IgE cao, dị ứng rõ. Do vậy đã đủ chỉ định điều trị sinh học.
+ Thứ ba: Có cần làm thêm xét nghiệm gì trước khi quyết định?. Có và là bắt buộc: Cần làm lại công thức bạch cầu máu + eosinophil ngoài đợt cấp, IgE ngoài đợt cấp. Cân nhắc thêm: sIgE Aspergillus (để loại trừ ABPA), HRCT ngực nếu chưa từng làm. Không cần mở rộng xét nghiệm dị nguyên và CT xoang nếu không có chỉ định ngoại khoa.
+ Thứ tư: Chọn thuốc nào trong ca bệnh này?: Ta đang ở kiểu hình viêm type 2 cao. Có hiện tượng chồng lấp dị ứng và tăng eosinophilic kèm bệnh xoang/polyp. Đặc điểm này sẽ có 3 hướng phù hợp:
- Anti-IgE: Omalizumab (phù hợp: IgE 30–1500 IU/ml, dị ứng rõ). Nhược điểm trong ca này: Không tác động mạnh vào eosinophil, không tối ưu cho polyp mũi, hiệu quả kém hơn nếu đợt cấp rất nhiều do vậy không phải lựa chọn ưu tiên số 1.
- Anti-IL5/IL5R: Mepolizumab, Benralizumab (phù hợp: Eosinophil cao, nhiều đợt cấp, có xu hướng tắc nghẽn cố định). Benralizumab đặc biệt làm eosinophil gần như về 0, giảm nhập viện tốt. Rất hợp lý nếu trục bệnh chính là viêm tăng eosinophil.
- Anti-IL4Rα: Dupilumab (phù hợp: Tác động IL-4 + IL-13, hiệu quả tốt trên hen type 2, có chỉ định cho polyp mũi, phù hợp hen + bệnh đường thở trên).
Trong bối cảnh của bệnh nhân: Polyp mũi hai bên, eosinophil cao, dị ứng, Dupilumab có lợi thế toàn diện nhất. Nếu phải chọn 1 thuốc ưu tiên trong ca này sẽ nghiêng về Dupilumab nếu polyp có ý nghĩa lâm sàng. Nếu polyp không đáng kể thì Benralizumab là lựa chọn rất mạnh.
+ Thứ tư: Có cần làm thêm xét nghiệm gì trước khi quyết định?. Có và là bắt buộc: Cần làm lại công thức bạch cầu máu + eosinophil ngoài đợt cấp, IgE ngoài đợt cấp. Cân nhắc thêm: sIgE Aspergillus (để loại trừ ABPA), HRCT ngực nếu chưa từng làm. Không cần mở rộng xét nghiệm dị nguyên và CT xoang nếu không có chỉ định ngoại khoa.
Kết luận cho ca này là: Hen type 2 nặng không kiểm soát, cơ chế viêm chồng lấp dị ứng và tăng eosinophil kèm bệnh đường thở trên. Như vậy đã đủ chỉ định sinh học, không ưu tiên phẫu thuật xoang ở thời điểm này, ưu tiên Dupilumab hoặc Benralizumab.
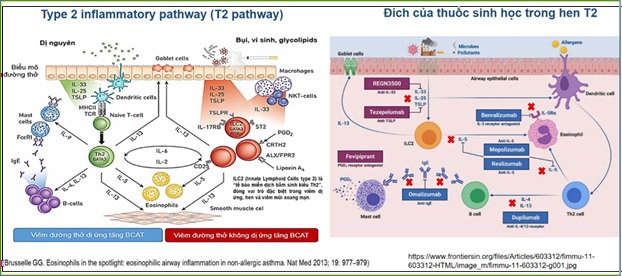
Hình 1. Trục viêm trong hen tăng bạch cầu ái toan dị ứng và không dị ứng (hình trái) và tác động thuốc sinh học trên trục viêm (hình phải)
7) Hỏi: Cụ thể một trường hợp hen, 33 tuổi, có triệu chứng hen từ tuổi thiếu niên. Gia đình có người bị hen, dị ứng đa tác nhân, có cần xét nghiệm biomarker viêm thêm để xác định trục viêm không?
Trả lời: Chúng ta đã chẩn đoán: Hen nặng, khởi phát sớm, dị ứng có chồng lấp với tăng bạch cầu ái toan (type 2 cao).
Các cytokine chính IL-4, IL-5, IL-13 chủ yếu hoạt động tại mô đường thở, không phản ánh chính xác trong huyết thanh do vậy nồng độ máu rất thấp, dao động theo thời điểm, không ổn định giữa các lần đo. Do vậy kết quả không đáng tin để quyết định điều trị.
Nên có các xét nghiệm: Công thức máu + eosinophil ngoài đợt cấp, IgE baseline, có thể FeNO baseline để theo dõi đáp ứng.
Bảng 1. Trục viêm và lựa chọn thuốc trị liệu sinh học
|
Trục viêm |
Cytokine chính |
Thuốc |
Tác động sinh học |
|
Biểu hiện dị ứng sớm |
IgE |
Omalizumab |
Trung hòa IgE tự do |
|
Hen tăng eosinophil |
IL-5 |
Mepolizumab |
Ức chế IL-5 |
|
Hen tăng mạnh eosinophil |
IL-5Rα |
Benralizumab |
Tạo apoptosis Eo |
|
Viêm type 2 lan tỏa (hệ thống và tự duy trì) |
IL-4, Il-13 |
Dupilumab |
Ức chế tín hiệu IL-4Rα |
8) Hỏi: TSLP và kháng TSLP trong trường hợp này có ý nghĩa không?
Trả lời: TSLP (Thymic stromal lymphopoietin) là cytokine do biểu mô đường thở tiết ra, được kích hoạt bởi dị nguyên, virus, ô nhiễm. Nó là yếu tố cảnh báo (alarmin) khởi phát viêm type 2 theo trục: TSLP → hoạt hóa dendritic cell → Th2 → IL-4 / IL-5 / IL-13 đồng thời tác động lên ILC2 → tăng eosinophil. TSLP là cytokine nằm thượng nguồn hơn IL-4/5/13.
Khi nào nên nghĩ tới trục TSLP và trị liệu Tezepelumab: Hen nặng nhưng eosinophil không tăng, FeNO thấp, không rõ viêm type 2, thất bại anti-IL5 và anti-IL4R, kiểu hình hỗn hợp / type 2 thấp.
Ức chế thượng nguồn có lợi thế tuy nhiên trên ca này Tezepelumab không phải lựa chọn đầu tay vì bệnh nhân đã có viêm type 2 rõ.
9) Hỏi: Nếu ca này xác định được dị nguyên, thì nên làm gì trong điều trị?
Trả lời:
- Có nên làm AIT (Allergen Immunotherapy – Liệu pháp miễn dịch đặc hiệu với dị nguyên) không?. AIT chỉ phù hợp khi: Hen nhẹ–trung bình, đã kiểm soát hen tương đối, FEV1 ≥70%, không có đợt cấp thường xuyên. Trong ca này với tình trạng nhập viện 3–4 tháng/lần, hen nặng, eosinophil cao do vậy không nên bắt đầu AIT lúc này. AIT trong hen nặng chưa kiểm soát có nguy cơ làm xuất hiện cơn hen nặng và phản ứng toàn thân và thậm trí là phản vệ.
- Khi xác định được dị nguyên có giúp chọn thuốc điều trị sinh học không?. Câu trả lời là có nhưng không quyết định hoàn toàn. Đây là trường hợp chúng ta đã xác định trục viêm vừa theo hướng IgE tăng vừa tăng eosinophil, tức là viêm type 2 chồng lấp kèm polype mũi. Do vậy lựa chọn ưu tiên không phải là Omalizumab mà là kháng IL-5 hoặc Dupilumab.
10) Hỏi: Nếu bắt đầu trị liệu sinh học, theo dõi, đánh giá và duy trì thế nào. Các thuốc điều trị hen cơ bản đang sử dụng sẽ tiếp tục thế nào?
Trả lời: Các thuốc nền đang dùng sẽ xử lý thế nào?: Đây là điểm hay bị hiểu sai. Khi bắt đầu điều trị sinh học, các thuốc điều trị duy trì vẫn phải tiếp tục. GINA xem điều trị sinh học là thuốc cộng thêm (add on). Do trị liệu sinh học cần thời gian để phát huy hiệu quả nên chỉ xem xét giảm liều ICS sau khi hen đã được kiểm soát tốt và ổn định trong một thời gian (thường ≥3–6 tháng) và phải giảm từ từ. Thứ tự giảm các thuốc như sau: Giảm và ngưng OCS trước, cân nhắc giảm LAMA, giảm dần liều ICS (rất thận trọng và không bao giờ ngưng hoàn toàn ICS đột ngột).
11. Hỏi: Khi nào thì ngưng điều trị sinh học?
Trả lời: Cân nhắc ngưng nếu: Không đáp ứng sau 6 tháng, không giảm đợt cấp, triệu chứng hen không cải thiện (có thể đánh giá qua thang điểm ACT). Trong trường hợp này, cân nhắc đổi sang nhóm thuốc sinh học khác. Trong ca bệnh này, dấu hiệu tốt nhất chứng tỏ đáp ứng điều trị là bệnh nhân không nhập viện, triệu chứng mũi-xoang giảm, ACT cải thiện rõ so với trước điều trị (lưu ý ghi nhận baseline không trong đợt cấp), cải thiện chức năng hô hấp, IgE, eosinophil, FeNO. Lưu ý IgE tổng không tương quan với mức độ kiểm soát hen và hiệu quả với Omalizumab do xét nghiệm không phân biệt IgE tự do và IgE đã gắn thuốc nên sẽ đo luôn cả phức hợp này và làm IgE tăng giả tạo.
Các bước trong quy trình điều trị như sau: Đánh giá baseline → Khởi trị sinh học → Đánh giá sau 4–6 tháng → Giảm OCS nếu đáp ứng → Giảm thuốc nền khác (ngoài ICS) → Cân nhắc giảm ICS rất thận trọng → Chuyển thuốc sinh học khác nếu không đáp ứng. Dưới đây là bảng kế hoạch hành động trong điều trị sinh học trong 12 tháng đầu.
Bảng 2. Kế hoạch hành động trong điều trị sinh học trong 12 tháng đầu.
|
Thời điểm |
Mục tiêu chính |
Đánh giá lâm sàng |
Đánh giá CLS |
Xử trí thuốc điều trị nền |
Quyết định |
|
Trước khởi trị (baseline) |
Xác định hen nặng type 2 |
ACT, số đợt cấp nhập viện |
FEV1, eosiniophil, IgE (nếu cần), FeNO (nếu có) |
Đang ICS liều cao + LABA ± LAMA, ±OCS |
Chọn thuốc sinh học phù hợp |
|
4 tuần |
Theo dõi an toàn thuốc và tuân thủ |
Phản ứng tại chỗ tiêm, triệu chứng tác dụng ngoại ý ? |
Không bắt buộc |
Giữ nguyên ICS + LABA |
Tiếp tục |
|
3 tháng |
Đánh giá đáp ứng sớm |
Tăng ACT (≥ 3 điểm), giảm đợt cấp? giảm SABA? |
Có thể đo lại eosinophil (nếu sử dụng kháng IL-5 sẽ giảm mạnh) |
Duy trì ICS, cân nhắc giảm OCS |
Tiếp tục nếu đáp ứng |
|
4-6 tháng (mốc quan trọng) |
Xác định có đáp ứng hay không |
Giảm >50% đợt cấp, không nhập viện, tăng ACT? |
FEV1 so với baseline, |
Bắt đầu giảm OCS nếu ổn định |
Đáp ứng tốt – duy trì. Nếu không – đổi thuốc. |
|
9 tháng |
Củng cố kiểm soát |
Duy trì ACT cao, không đợt cấp |
Không bắt buộc thường quy |
Có thể giảm LAMA nếu rất ổn |
Tiếp tục |
|
12 tháng |
Đánh giá toàn diện năm đầu |
So sánh số đợt cấp với năm trước |
FEV1, eosiniophil, FeNO tùy trường hợp |
Giảm ICS liều cao thận trọng |
Duy trì lâu dài nếu hiệu quả rõ |
12) Hỏi: Sử dụng thuốc sinh học với nhịp điệu thế nào?
Trả lời:
Bảng 3. Nhịp điệu sử dụng thuốc sinh học trong điều trị
|
Thuốc |
Nhịp tiêm |
Thuận lợi |
|
Omalizumab |
2-4 tuần |
Phụ thuốc liều (theo cân nặng và IgE) |
|
Mepolizumab |
4 tuần |
Ổn định |
|
Benralizumab |
1 mũi tiêm mỗi 4 tuần cho 3 mũi đầu, sau đó 1 mũi mỗi 8 tuần |
Ít mũi tiêm nhất |
|
Dupilumab |
2 tuần |
Tần suất tiêm cao nhất |
|
Tezepelumab |
4 tuần |
Ổn định |
13) Hỏi: Lựa chọn thuốc sinh học nào cụ thể cho ca này?
Trả lời: Với tam chứng trên bệnh nhân này: IgE ↑ + eosinophil ↑ + polyp mũi, bệnh nhân thuộc type 2 cao chồng lấp (overlapping endotype) do vậy không có 1 thuốc “đúng tuyệt đối”, mà là chọn thuốc “tối ưu theo mục tiêu lâm sàng ưu tiên”. Tuy nhiên, trong bối cảnh này, Dupilumab thường là lựa chọn sinh học tối ưu vì kiểm soát đồng thời hen và bệnh lý mũi xoang.
14) Hỏi: Chúng ta nói thế nào về chí phí – hiệu quả (cost-effectiveness) trong việc quyết định thuốc nào trên bệnh nhân này?
Trả lời: Sai lầm thường gặp: “Thuốc nào rẻ hơn thì chọn”, “Hiệu quả hen là đủ, mũi xoang tính sau”, “Cứ thử thuốc này không được thì đổi”.
Cách tiếp cận đúng: Chi phí – hiệu quả = Chi phí bỏ ra / Tổng lợi ích lâm sàng đạt được trên toàn bệnh cảnh. Trong hen nặng type 2 chồng lấp kèm polyp mũi, chi phí–hiệu quả không nên đánh giá theo giá thuốc đơn lẻ mà theo khả năng kiểm soát toàn bộ bệnh cảnh. Trên bệnh nhân này, Dupilumab có thể mang lại giá trị cao hơn vì một thuốc kiểm soát đồng thời hen và viêm mũi xoang.
Dưới đây là bảng so sánh chi phí điều trị sinh học hen nặng — mức độ tương đối trong 12 tháng (Dựa trên các báo cáo kinh tế y tế và các phân tích giá trị thường được thảo luận trong tài liệu quốc tế).
Bảng 4. Chi phí điều trị thuốc sinh học trong hen (chưa tham chiếu thông tin thực tế Việt Nam)
|
Thuốc |
Tần suất sử dụng |
Chi phí điều trị 12 tháng — tương đối |
Ghi chú chi phí/hiệu quả |
|
Omalizumab |
2–4 tuần |
Thấp |
Rẻ hơn các thuốc IL-5/IL-4R trong nhiều phân tích; nhưng hiệu quả không bao quát polyp mũi / eosinophil |
|
Mepolizumab |
4 tuần |
Trung bình |
Chi phí trung bình-cao; hiệu quả tốt trên eosinophil |
|
Benralizumab |
4 tuần × 3 doses sau đó mỗi 8 tuần |
Trung bình |
Do giảm tần suất sau 3 tháng, chi phí thường thấp hơn Mepolizumab theo một số báo cáo |
|
Dupilumab |
2 tuần |
Cao |
Một trong các chi phí cao nhất, nhưng hiệu quả rộng (hen + polyp mũi) |
|
Tezepelumab |
4 tuần |
Cao |
Chi phí cao tương tự các thuốc công nghệ mới; tác dụng rộng nhưng ít dữ liệu polyp mũi |
15) Hỏi: Với một trường hợp mà đợt cấp là quan trọng nhất, lựa chọn thuốc nào là tối ưu?
Trả lời: Trong hen nặng mà đợt cấp là ưu thế, các thuốc kháng IL-5/IL-5R, đặc biệt Benralizumab, là lựa chọn sinh học ưu tiên do khả năng giảm đợt cấp mạnh và nhanh nhất. Trong hen nặng, lựa chọn thuốc sinh học nên dựa trên mục tiêu lâm sàng ưu thế hơn là chỉ dựa vào biomarker đơn lẻ.
3. KẾT LUẬN
Trong kỷ nguyên điều trị sinh học, điều trị hen nặng đã chuyển từ tiếp cận “tăng liều” sang tiếp cận “điều trị đích”. Tuy nhiên, biomarker chỉ là công cụ định hướng, không phải là yếu tố quyết định duy nhất.
Lựa chọn thuốc sinh học dựa trên mục tiêu lâm sàng ưu thế giúp cá thể hóa điều trị, tối ưu hiệu quả, giảm gánh nặng OCS và cải thiện chi phí–hiệu quả trong thực hành hô hấp hàng ngày.
Đây là một trường hợp hen mạn nặng, viêm type 2-cao chồng lấp kèm tăng eosinophil, IgE cao và polyp mũi, với các đợt cấp tái diễn là vấn đề ưu thế. Sau khi đã tối ưu đầy đủ điều trị nền, lựa chọn thuốc sinh học nên ưu tiên mục tiêu giảm đợt cấp và nhập viện. Các thuốc kháng IL-5/IL-5R, đặc biệt Benralizumab, là lựa chọn phù hợp hàng đầu; Dupilumab là phương án thay thế hợp lý khi cần kiểm soát đồng thời bệnh lý mũi xoang. Trường hợp này giá trị của tiếp cận điều trị hen nặng cần dựa trên mục tiêu lâm sàng hơn là dưa trên các biomarker đơn lẻ.
Cho tới hiện nay, các bằng chứng cho thấy lo ngại về hiệu ứng ức chế đáp ứng viêm T2 toàn thân là không có cơ sở. Phong tỏa viêm type 2 không phải là ức chế miễn dịch toàn thân mà là điều chỉnh lại một trục viêm bệnh lý đang hoạt hóa quá mức. Các dữ liệu dài hạn cho thấy hiệu ứng toàn thân rất hạn chế và an toàn hơn nhiều so với corticoid kéo dài.
Tài liệu tham khảo
1. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention. Updated 2025. Available from: https://ginasthma.org
2. Chung KF, Wenzel SE, Brozek JL, et al. International ERS/ATS guidelines on definition, evaluation and treatment of severe asthma. Eur Respir J. 2014;43(2):343–373.
3. Wenzel SE. Asthma phenotypes: the evolution from clinical to molecular approaches. Nat Med. 2012;18(5):716–725.
4. Israel E, Reddel HK. Severe asthma: new treatment options and patient selection. Lancet. 2017;390(10103):1407–1420.
5. Gyawali B et al. Biologics in severe asthma: a state-of-the-art review. Eur Respir Rev 2025; 34: 240088
______________
Địa chỉ tác giả liên hệ: This email address is being protected from spambots. You need JavaScript enabled to view it.
Tác giả không có mâu thuẫn lợi ích cần khai báo
















