Nguyễn Hồ Lam1,2, Nguyễn Thành Nam2, Lê Thượng Vũ1,2, Nguyễn Như Vinh1,2, Lê Thị Tuyết Lan1,2
1Khoa thăm dò chức năng, Bệnh viện Đại Học Y Dược TP. Hồ Chí Minh
2Đại Học Y Dược TP. Hồ Chí Minh
TÓM TẮT
Đặt vấn đề: Điều trị xuống thang cho bệnh nhân hen nhẹ được kiểm soát tốt là một thách thức đối với các bác sĩ lâm sàng. Một chiến lược xuống thang sử dụng corticosteroid dạng hít liều thấp – dùng ngắt quãng đều đặn đã được áp dụng tại Bệnh viện Đại học Y Dược TP. Hồ Chí Minh (UMC), được gọi là chiến lược “UMC”.
Mục tiêu: Nghiên cứu được thực hiện nhằm đánh giá hiệu quả của chiến lược xuống thang “UMC” ở bệnh nhân hen nhẹ kiểm soát tốt.
Phương pháp: Nghiên cứu hồi cứu, mô tả, đời thực được thực hiện tại UMC từ năm 2009 đến năm 2018. Tất cả bệnh nhân hen (≥ 12 tuổi) điều trị với chiến lược xuống thang UMC được đánh giá trong nghiên cứu này.
Kết quả: Trong 2072 bệnh nhân được điều trị với chiến lược xuống thang UMC, chỉ 112 bệnh nhân đáp ứng tiêu chí chọn vào. Tuổi trung vị là 38,5; giới nữ chiếm 62,5%. Phần lớn bệnh nhân đến khám lần đầu tại trung tâm được điều trị hen bậc 4 (87,5%). Trước khi bắt đầu điều trị theo chiến lược UMC, bệnh nhân được điều trị kiểm soát bằng fluticasone propionate 125 μg 1 nhát/ngày, salmeterol/fluticasone propionate 25/125 μg 1 nhát/ngày, và formoterol/budesonide 4,5/160 μg 1 hít/ngày. Sau khi được điều trị theo chiến lược UMC, tỷ lệ hen kiểm soát hoàn toàn đạt từ 67,6% đến 91,1%. Trong suốt 1 năm điều trị theo chiến lược UMC, chức năng hô hấp được duy trì ổn định và chỉ có 7 bệnh nhân (6,3%) xuất hiện đợt cấp.
Kết luận: Chiến lược xuống thang UMC cho bệnh nhân hen nhẹ - kiểm soát hoàn toàn cho thấy hiệu quả tương đối trong việc duy trì kiểm soát triệu chứng, ổn định chức năng hô hấp, và giảm nguy cơ đợt cấp.
Từ khoá: Hen, Budesonide, Fluticasone propionate, Formoterol, Salmeterol
GIỚI THIỆU
Tổ chức sáng kiến toàn cầu về hen (GINA) khuyến cáo cách tiếp cận theo bậc để hiệu chỉnh điều trị cho bệnh nhân hen dựa trên tình trạng kiểm soát triệu chứng [1]. Lên thang điều trị khi bệnh nhân hen không kiểm soát thì rõ ràng nhưng việc xuống thang điều trị ở bệnh nhân kiểm soát hoàn toàn thì phức tạp hơn, đặc biệt khi bệnh nhân đang được kiểm soát tốt bằng corticosteroid dạng hít liều thấp (ICS) 1 nhát hàng ngày hoặc ICS liều thấp/đồng vận beta tác dụng dài (LABA) 1 nhát hàng ngày [2 – 4]. Ngoài ra, việc ngưng hoàn toàn ICS (GINA đã không còn khuyến cáo từ năm 2015) có thể làm tăng nguy cơ đợt cấp [1, 5]. Do đó, “đâu là bước điều trị tiếp theo cho bệnh nhân hen kiểm soát hoàn toàn với ICS liều thấp 1 nhát hàng ngày hoặc ICS/LABA liều thấp 1 nhát hàng ngày” là một câu hỏi lớn cho các bác sĩ lâm sàng trên toàn cầu bao gồm cả Việt Nam. Một số chiến lược xuống thang đã được đề xuất như [6, 7]:
● Lựa chọn 1: tuân thủ ICS liều thấp, 1 nhát hàng ngày
● Lựa chọn 2: chuyển sang dùng ICS liều thấp nhất/LABA, 1 nhát hàng ngày
● Lựa chọn 3: dùng ICS mỗi khi cần dùng đến SABA hoặc dùng budesonide/formoterol “khi cần”
Nguyên nhân khoa học cho các lựa chọn trên xuất phát từ một nghiên cứu của American Lung Association Asthma Clinical Research Centers [8] và kết quả từ các nghiên cứu SYGMA-1 và SYGMA-2 [2, 9]. Tuy nhiên, các lựa chọn trên đều có hạn chế riêng, ví dụ, bệnh nhân điều trị theo lựa chọn 1 có mức độ tuân thủ điều trị kém do có ít triệu chứng. Trong khi đó, với lựa chọn 3, điều trị bị ảnh hưởng nhiều bởi nhận thức chủ quan của bệnh nhân.
Chúng tôi đã phát triển một chiến lược xuống thang dành cho bệnh nhân hen nhẹ kiểm soát hoàn toàn tại Bệnh viện Đại học Y Dược TP. Hồ Chí Minh, được gọi là chiến lược UMC (liệu pháp sử dụng ICS liều thấp ngắt quãng – đều đặn được mô tả như hình 1). Bệnh nhân hen sẽ được điều trị một hít cách ngày, tiếp theo 2 hít mỗi tuần và sẽ tiếp tục giảm xuống đến một hít mỗi tuần nếu bệnh nhân đạt kiểm soát hen hoàn toàn trong ít nhất 3 tháng sau mỗi bước (1 hít được định nghĩa là ICS đơn trị liệu hoặc phối hợp ICS/LABA).
Từ năm 2003, chúng tôi đã nhận thấy hiệu quả của chiến lược UMC đối với kiểm soát hen. Tuy nhiên, không có các nghiên cứu đánh giá kết cục của những bệnh nhân được điều trị theo chiến lược này trong điều kiện bệnh viện của chúng tôi. Do đó, nghiên cứu hồi cứu này được thực hiện để đánh giá hiệu quả của chiến lược xuống thang UMC ở đối tượng bệnh nhân hen nhẹ - kiểm soát hoàn toàn.
PHƯƠNG PHÁP NGHIÊN CỨU
Quá trình chọn mẫu
Một nghiên cứu hồi cứu, mô tả, đời thực được thực hiện trên đối tượng bệnh nhân hen ≥ 12 tuổi, đến khám tại khoa thăm dò chức năng hô hấp, Bệnh viện Đại học Y Dược TP. Hồ Chí Minh, từ năm 2009 đến năm 2018. Tiêu chí chọn vào như sau:
● Bệnh nhân được chẩn đoán hen theo hướng dẫn GINA 2015 [1]. Cụ thể, bệnh nhân cần có (1) một trong các triệu chứng hô hấp: ho, khò khè, khó thở, nặng ngực và (2) một kết quả hô hấp kí có đáp ứng với thuốc giãn phế quản (FEV1, VC hoặc FVC tăng 200mL và 12%).
● Bệnh nhân đạt được kiểm soát hen hoàn toàn với ICS liều thấp 1 nhát hàng ngày (fluticasone propionate 125 μg 1 nhát hàng ngày) hoặc phối hợp ICS/LABA liều thấp 1 hít hàng ngày (salmeterol/fluticasone propionate 25/125 μg 1 nhát hàng ngày hoặc formoterol/budesonide 4,5/160 μg 1 hít hàng ngày) trong ít 3 tháng trước thời điểm T0. Chúng tôi định nghĩa T0 là thời điểm bệnh nhân được nhận vào nghiên cứu và bắt đầu được điều trị xuống thang theo chiến lược UMC, cụ thể như sau:
- Fluticasone propionate 125 μg 1 nhát cách ngày hoặc
- Salmeterol/fluticasone propionate 25/125 μg 1 nhát cách ngày hoặc
- Formoterol/budesonide 4,5/160 μg 1 nhát cách ngày.
Loại thuốc hen kiểm soát để khởi đầu chiến lược UMC sẽ giống với loại thuốc kiểm soát bệnh nhân đang sử dụng trước đó. Ví dụ, nếu bệnh nhân kiểm soát hen hoàn toàn với salmeterol/fluticasone propionate 25/125 μg 1 nhát hàng ngày, anh ấy/cô ấy sẽ được khởi đầu điều trị bằng salmeterol/fluticasone propionate 25/125 μg 1 nhát cách ngày.
● Bệnh nhân có đủ thông tin để đánh giá hiệu quả của chiến lược hạ liều UMC trong 1 năm sau thời điểm T0 (ít nhất 3 lần tái khám trong 1 năm để đánh giá mức độ kiểm soát hen và chức năng hô hấp).
Bệnh nhân hút thuốc lá > 10 gói – năm hoặc mang thai không được nhận vào nghiên cứu.
Hô hấp ký được thực hiện bởi các kỹ thuật viên có > 5 năm kinh nghiệm, sử dụng máy KOKO®PFT (nSpire Health Inc., Longmont, CO, USA). Sự chuẩn hoá và lý giải kết quả tuân theo hướng dẫn 2005 của Hiệp hội Lồng ngực Hoa Kỳ/Hiệp hội Hô hấp Châu Âu [10].
Mức độ kiểm soát hen được đánh giá bởi bác sĩ lâm sàng theo hướng dẫn GINA [1]. Trong nghiên cứu này, bệnh nhân có mức độ kiểm soát hen không hoàn toàn và kiểm soát một phần được phân vào nhóm không kiểm soát và được đánh giá các yếu tố liên quan đến sự mất kiểm soát hen như liều thuốc kiểm soát hen không đủ, mức độ tuân thủ điều trị, nhiễm khuẩn hô hấp, bệnh đồng mắc và kĩ thuật dùng dụng cụ hít. Nếu bác sĩ lâm sàng xác nhận hen không kiểm soát có liên quan đến liều không đủ, chiến lược lên thang sẽ được áp dụng theo hướng ngược lại chiến lược xuống thang UMC. Nếu bệnh nhân có triệu chứng xấu đi hoặc đợt cấp trong thời gian điều trị theo chiến lược xuống thang UMC, họ sẽ được điều trị theo hướng dẫn của GINA [3] và được nâng liều thuốc kiểm soát đang dùng lên 1 hít dùng hàng ngày trong 2 – 4 tuần.
Nghiên cứu được thực hiện với sự chấp thuận của hội đồng y đức Đại học Y Dược TP. Hồ Chí Minh, giấy phép chấp thuận IRB No. 338/HDDDDHYD. Nghiên cứu tuân theo các nguyên tắc của tuyên ngôn Helsinki.
Thu thập và phân tích dữ liệu
Phiếu thu thập dữ liệu được dùng để thu thập thông tin về tuổi, giới tính, bệnh đồng mắc, triệu chứng, bậc điều trị hen ở thời điểm lần đầu đến khám, các biến số khác như: loại ICS (ICS/LABA), mức độ kiểm soát hen, hô hấp ký (FEV1, lưu lượng đỉnh thở ra [PEFR]), các yếu tố gây mất kiểm soát hen. Dữ liệu được thu thập tại các thời điểm T0, 3 tháng sau, 6 tháng sau, 9 tháng sau, 12 tháng sau T0. Ngoài ra, số đợt cấp nặng cũng được ghi nhận (đợt cấp nặng được định nghĩa là triệu chứng hen xấu đi cần phải điều trị bằng corticosteroid toàn thân) trong suốt 1 năm bệnh nhân điều trị theo chiến lược xuống thang UMC. Thông tin về số đợt cấp được thu thập từ dữ liệu trong hồ sơ bệnh án.
Dữ liệu bị thiếu ở các biến số FEV1 và PEFR được đánh giá, khuynh hướng thiếu dữ liệu ở 2 biến số này phù hợp với dạng thiếu dữ liệu ngẫu nhiên. Phương pháp giả lập “Multiple imputation” được sử dụng để xử lý dữ liệu bị thiếu. Phép kiểm t bắt cặp được dùng để đánh giá thay đổi về chức năng hô hấp trong suốt 1 năm theo dõi. Chúng tôi chia cỡ mẫu thành 2 nhóm (không kiểm soát và kiểm soát hoàn toàn) và thực hiện phép kiểm Chi bình phương để tìm sự khác biệt. Dữ liệu được phân tích bằng phần mềm SPSS phiên bản 16.0 (SPSS Inc., Chicago, IL, USA), giá trị p < 0,05 được xem là ngưỡng khác biệt có ý nghĩa thống kê.
KẾT QUẢ
Từ năm 2009 đến năm 2018, có 2072 bệnh nhân hen được điều trị theo chiến lược hạ liều UMC, nhưng chỉ có 112 bệnh nhân đáp ứng được các tiêu chí chọn mẫu khắt khe của nghiên cứu. Quá trình chọn mẫu được thể hiện ở hình 2. Trong 112 bệnh nhân; có 33,9% sống tại TP. Hồ Chí Minh; 66,1% đến từ các địa phương khác. Bệnh nhân < 18 tuổi chiếm 25,0%. Đặc điểm của toàn bộ cỡ mẫu và mỗi nhóm theo loại thuốc kiểm soát được thể hiện tại bảng 1.
Mức độ kiểm soát hen
Toàn bộ bệnh nhân đạt kiểm soát hen hoàn toàn trong ít nhất 3 tháng trước khi bác sĩ lâm sàng quyết định xuống thang theo chiến lược UMC. Phân loại theo thuốc kiểm soát được dùng tại thời điểm T0, có 33,0% bệnh nhân dùng Fluticasone propionate 125 μg, 26,8% dùng Salmeterol/fluticasone propionate 25/125 μg, và 40,2% dùng Formoterol/budesonide 4,5/160 μg. Mức độ kiểm soát hen được đánh giá mỗi 3 tháng từ thời điểm T0, tỷ lệ kiểm soát hen hoàn toàn dao động từ 67,6% đến 91,1% (hình 3). Tỷ lệ bệnh nhân đạt kiểm soát hen hoàn toàn mà không có bất kì lần nào mất kiểm soát trong suốt 1 năm chiếm 37,5%. Không có mối liên quan giữa tình trạng mất kiểm soát hen với các yếu tố nhân chủng học (tuổi, giới tính), bệnh đồng mắc, bậc điều trị hen và chức năng hô hấp tại thời điểm ban đầu (bảng 2). Các yếu tố liên quan với hen không kiểm soát gồm: liều ICS không đủ chiếm 62,7%, viêm mũi dị ứng không kiểm soát chiếm 26,7% và nhiễm khuẩn hô hấp chiếm 10,6%.
Hiệu quả của điều trị xuống thang lên chức năng hô hấp
Chức năng hô hấp của bệnh nhân hen cải thiện đáng kể khi được điều trị theo hướng dẫn GINA so với thời điểm lần đầu đến khám (p < 0.01). Khi điều trị với chiến lược hạ liều UMC, không ghi nhận sự suy giảm chức năng hô hấp so với kết quả hô hấp ký tại thời điểm T0. Bảng 3 thể hiện chỉ số FEV1 và PEFR đánh giá mỗi 3 tháng sau thời điểm T0. Chúng tôi chỉ ghi nhận 7 bệnh nhân (6,3%) mắc đợt cấp nặng trong 1 năm điều trị theo chiến lược UMC.
BÀN LUẬN
Nghiên cứu của chúng tôi đã chỉ ra chiến lược xuống thang UMC có thể giúp bệnh nhân hen nhẹ đạt được kiểm soát hen hoàn toàn (67,6% - 91,1%) và duy trì chức năng hô hấp ổn định tương đương với khi dùng ICS liều thấp 1 nhát hàng ngày hoặc ICS/LABA liều thấp 1 nhát hàng ngày. Ngoài trừ 6,3% bệnh nhân mắc đợt cấp nặng trong suốt 1 năm theo dõi. Những dữ liệu này chỉ ra tính hiệu quả của chiến lược UMC trong quản lý hen. Hơn nữa, nghiên cứu gợi ý khuyến cáo về việc giảm liều và tần suất sử dụng thuốc để phù hợp với mối quan tâm của bệnh nhân về tác dụng phụ của thuốc cũng như khả năng dung nạp với điều trị ICS trong thời gian dài [11, 12].
Điều trị xuống thang cho bệnh nhân hen kiểm soát hoàn toàn với ICS/LABA 1 nhát dùng hàng ngày đã được nhắc đến trong một số nghiên cứu, tuy nhiên vẫn còn mơ hồ [6, 8]. Ngưng LABA có thể dẫn đến kiểm soát triệu chứng kém [13]. Hơn nữa, trong trường hợp loại LABA được dùng không có tác dụng nhanh lên thụ thể beta 2 như formoterol, thì khuyến cáo dùng ICS/LABA “khi cần” trở nên không phù hợp. Nghiên cứu này đề xuất chiến lược xuống thang UMC (ICS/LABA liều thấp, dùng cách ngày hoặc 2 lần trong một tuần) có thể được xem xét là lựa chọn điều trị tối ưu.
Sử dụng ICS liều thấp hàng ngày cho hen nhẹ có thể dẫn đến kém tuân thủ điều trị do bệnh nhân thường có ít triệu chứng trong giai đoạn ổn định [14]. Chiến lược UMC nhấn mạnh vấn đề cốt lõi trong mối quan hệ giữa liều thuốc, độ nặng của bệnh và sự tuân thủ điều trị. Quá trình giảm dần liều thuốc kiểm soát, như trong chiến lược UMC, có thể khuyến khích sự tuân thủ điều trị của bệnh nhân. Về khía cạnh liều ICS, khi áp dụng liệu pháp ICS liều thấp hàng ngày (đơn trị liệu hoặc phối hợp), bác sĩ lâm sàng vẫn chưa đạt được liều ICS thấp nhất có hiệu quả, điều đã được nhắc đến trong các nghiên cứu SYGMA (bệnh nhân hen có thể được điều trị kiểm soát bằng liều thấp budesonide 57 μg and 66 μg, theo thứ tự trong nghiên cứu SYGMA 1 và 2) [2]. Với chiến lược UMC, chúng tôi đã kiểm soát hen thành công với liều ICS thấp hơn 1 nhát hàng ngày. Tuy nhiên, cần thực hiện nhiều nghiên cứu hơn cho vấn đề này.
Kết quả từ nghiên cứu SYGMA 1 và SYGMA 2 đã dẫn đến sự thay đổi quan trọng trong hướng dẫn GINA 2019 ở bậc điều trị 1 và 2, tập trung vào sử dụng dụng cụ hít “khi cần” dựa trên sự xuất hiện của triệu chứng [4]. Tuy nhiên, khái niệm “khi cần” là mơ hồ, phụ thuộc vào cảm nhận của bệnh nhân và chịu sự ảnh hưởng của các yếu tố kinh tế, xã hội và gia đình. Một nghiên cứu đánh giá tuân thủ điều trị ở các bệnh nhân hen Châu Á đã chỉ ra nhiều khía cạnh gây kém tuân thủ như dụng cụ hít bất tiện, thích dùng thuốc uống hơn, chi phí điều trị, các gợi ý điều trị khác từ phía bạn bè và gia đình của bệnh nhân [11]. Mặc dù bệnh nhân hen có thể hiểu rõ tình trạng bệnh của họ, các rào cản này có thể gây giảm hiệu quả của điều trị “khi cần” khi xuống thang [15]. Chúng có thể khiến bệnh nhân dùng quá nhiều hoặc quá ít thuốc theo cách không hợp lý. Ngoài ra, chức năng hô hấp của bệnh nhân khi sử dụng thuốc hít “khi cần” thấp hơn so với khi dùng ICS hàng ngày [2, 9]. Trong khi đó, chiến lược hạ liều UMC đạt được sự ổn định chức năng hô hấp tương đương với điều trị ICS liều thấp hàng ngày hoặc ICS/LABA liều thấp hàng ngày. Do đó, chiến lược UMC đã cho thấy một quá trình xuống thang hiệu quả và rõ ràng hơn, phương thức này có thể phù hợp với bệnh nhân hen ở Châu Á hơn.
Tần suất đợt cấp nặng trong nghiên cứu của chúng tôi là 6,3% trong suốt 1 năm theo dõi (0,063 người – năm), thấp hơn so với tần suất ước đoán ở bệnh nhân hen nhẹ (0,12 – 0,77 người – năm) [14]. Kết quả này cho thấy chiến lược UMC giúp giảm một cách hiệu quả tần suất đợt cấp trong dân số Việt Nam. Tuy nhiên, kết quả này cần được phân tích một cách cẩn thận khi xét đến các yếu tố liên quan với hen không kiểm soát. Trong nghiên cứu có 62,7% bệnh nhân mất kiểm soát do không đủ liều điều trị. Phần lớn bệnh nhân không kiểm soát liên quan yếu tố này sẽ được nâng liều thuốc kiểm soát vượt ra ngoài chiến lược UMC để đạt được kiểm soát hoàn toàn sau đó. Vấn đề này có thể đã góp phần vào giảm tần suất đợt cấp.
Có một số giới hạn trong nghiên cứu của chúng tôi. Việc thu thập dữ liệu mỗi 3, 6, 9, 12 tháng sau khi nhận vào nghiên cứu có thể bị giới hạn so với việc thu thập dữ liệu liên tục. Nghiên cứu đã không đánh giá tần suất đợt cấp nhẹ và trung bình, đây có thể là thông tin quan trọng để kết luận tính hiệu quả của chiến lược xuống thang này. Bên cạnh đó, xác định liều ICS tối thiểu hiệu quả là rất quan trọng. Chúng tôi ghi nhận liều trung vị của fluticasone propionate đơn trị liệu là 49,1 μg, liều trung bình của fluticasone propionate dạng phối hợp là 48,0 μg, liều trung bình của budesonide trong formoterol/ budesonide là 63,1 μg. Tuy nhiên, chúng tôi không có nhóm chứng để so sánh khác biệt thống kê này. Một nghiên cứu thử nghiệm đối chứng ngẫu nhiên là cần thiết để cung cấp thêm bằng chứng cho chiến lược này trong tương lai gần.
Kết luận, chiến lược xuống thang UMC nên được xem xét áp dụng cho bệnh nhân hen nhẹ, kiểm soát hoàn toàn, đặc biệt là những bệnh nhân cảm thấy khó khăn khi áp dụng chiến lược “khi cần” hoặc người được kiểm soát hoàn toàn với ICS/LABA liều thấp hàng ngày với LABA khởi phát hiệu quả giãn phế quản chậm. Các nghiên cứu chuyên sâu hơn là cần thiết để cung cấp thêm bằng chứng cho chiến lược này.
TÀI LIỆU THAM KHẢO
1. Global Initiative for Asthma. Global Strategy for asthma management and prevention – Update 2015. Available from: www.ginasthma.org.
2. Bateman ED, Reddel HK, O’Byrne PM, Barnes PJ, Zhong N, Keen C, et al. As needed budesonide-formoterol versus maintenance budesonide in mild asthma. N Engl J Med. 2018;378:1877–87.
3. Global Initiative for Asthma. Global strategy for asthma management and prevention 2018 [cited 2019 Apr 13]. Available from: www.ginasthma.org.
4. Muneswarao J, Hassali MA, Ibrahim B, Saini B, Ali IAH, Verma AK. It is time to change the way we manage mild asthma: an update in GINA 2019. Respiratory Research. 2019;20:183.
5. Rank MA, Hagan JB, Park MA, Podjasek JC, Samant SA, Volcheck GW, et al. The risk of asthma exacerbation after stopping low-dose inhaled corticosteroids: a systematic review and meta-analysis of randomized controlled trials. J Allergy Clin Immunol. 2013;131:724-9.
6. Chipps BE, Bacharier LB, Murphy KR, Lang D, Farrar JR, Rank M, et al. The asthma controller step-down yardstick. Ann Allergy Asthma Immunol. 2019;122:241-62.
7. Papi A, Canonica GW, Maestrelli P, Paggiaro P, Olivieri D, Pozzi E, et al. Rescue use of beclomethasone and albuterol in a single inhaler for mild asthma. N Engl J Med. 2007;356:2040–52.
8. Peters SP, Anthonisen N, Castro M, Holbrook JT, Irvin CG, Smith LJ, et al. Randomized comparison of strategies for reducing treatment in mild persistent asthma. N Engl J Med. 2007;356:2027–39.
9. O’Byrne PM, FitzGerald JM, Bateman ED, Barnes PJ, Zhong N, Keen C, et al. Inhaled combined budesonide–formoterol as needed in mild asthma. N Engl J Med. 2018;378:1865-76.
10. Miller MR, Hankinson J, Brusasco V, Burgos F, Casaburi R, Coates A, et al. Standardisation of spirometry. Eur Respir J. 2005;26:319-38.
11. Chiu KC, Boonsawat W, Cho SH, Cho JY, Hsu JY, Liam CK, et al. Patients’ beliefs and behaviors related to treatment adherence in patients with asthma requiring maintenance treatment in Asia. J Asthma. 2014;51:652–9.
12. Boulet LP. Perception of the role and potential side effects of inhaled corticosteroids among asthmatic patients. Chest. 1998;113:587-92.
13. Fowler SJ, Currie GP, Lipworth BJ. Step-down therapy with low-dose fluticasone-salmeterol combination or medium-dose hydrofluoroalkane beclomethasone alone. J Allergy Clin Immunol. 2002;109:929e35.
14. Dusser D, Montani D, Chanez P, Blic Jd, Delacourt C, Deschildre A, et al. Mild asthma: an expert review on epidemiology, clinical characteristics and treatment recommendations. Allergy. 2007;62:591-604.
15. Lam NH. Barriers and solutions to stepping down asthma treatment. Open J Asthma. 2020;4:013-5.
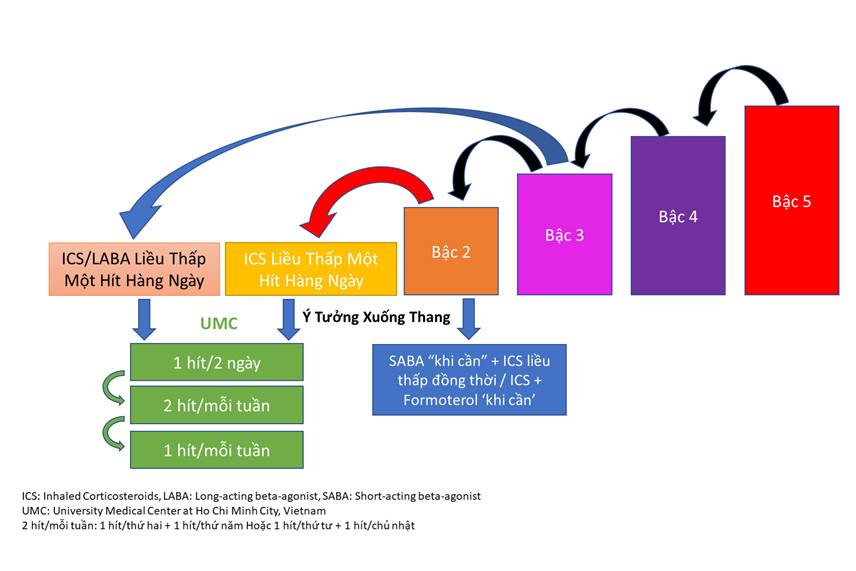
Hình 1: Lưu đồ chiến lược xuống thang tại Bệnh viện Đại Học Y Dược
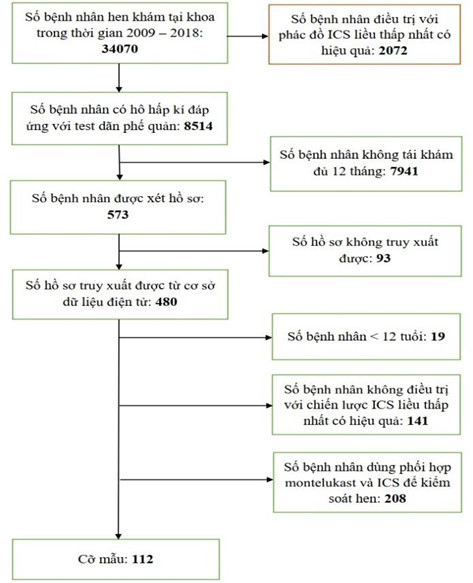
Hình 2: Lưu đồ tuyển bệnh
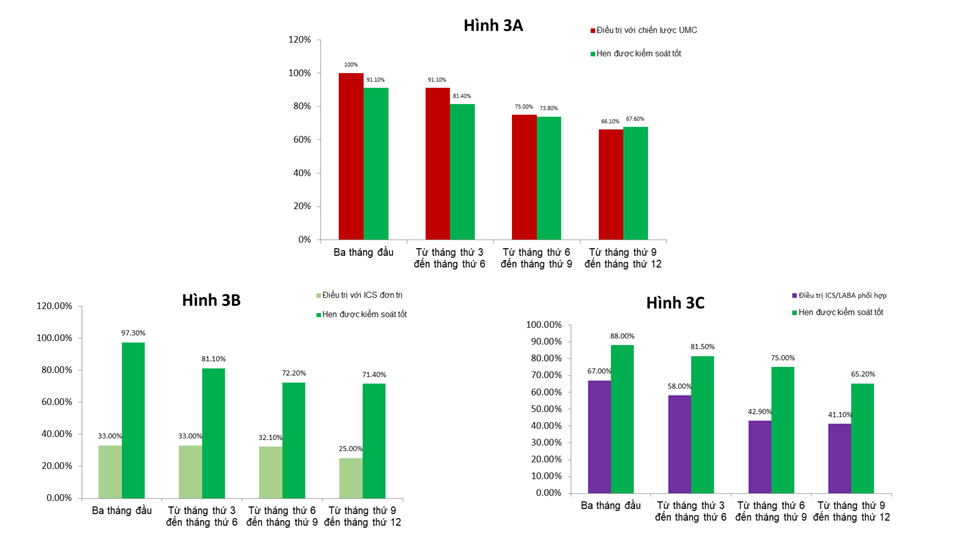
Hình 3: Tỷ lệ 112 bệnh nhân hen được điều trị và kiểm soát với chiến lược xuống thang UMC (ICS đơn trị và ICS/LABA phối hợp). (A) Bệnh nhân được điều trị với tiếp cận UMC. (B) Bệnh nhân được điều trị với ICS đơn trị. (C) Bệnh nhân được điều trị với ICS/LABA phối hợp.
Bảng 1. Đặc điểm của 112 bệnh nhân
|
Đặc điểm |
Tổng(n = 112) |
Fluticasone |
Salmeterol/fluticasone |
Formoterol/budesonide |
p value |
|
Tuổi (năm), trung vị (IQR) |
38.5 |
35.0 |
39.5 |
42.0 |
0.526* |
|
Giới tính (%) |
62.5 |
73.0 |
46.7 |
64.4 |
0.082 |
|
Tiền căn gia đình mắc hen (%) |
20.5 |
29.7 |
23.3 |
11.1 |
0.105 |
|
Bệnh đồng mắc |
|
|
|
|
|
|
Viêm mũi dị ứng (%) |
55.4 |
59.5 |
60.0 |
48.9 |
0.528 |
|
GERD (%) |
19.6 |
16.2 |
26.7 |
17.8 |
0.519 |
|
Béo phì (%) |
4.5 |
2.7 |
3.3 |
6.7 |
0.647 |
|
Triệu chứng lúc đầu đến khám |
|
|
|
|
|
|
Ho (%) |
42.9 |
51.4 |
26.7 |
46.7 |
<0.01 |
|
Khò khè (%) |
31.3 |
32.4 |
46.7 |
20.0 |
<0.01 |
|
Khó thở (%) |
54.5 |
54.1 |
50.0 |
57.8 |
<0.01 |
|
Nặng ngực (%) |
1.8 |
0.0 |
6.7 |
0.0 |
N/A |
|
Bậc hen lúc đầu đến khám |
|
|
|
|
0.038 |
|
Bậc 4 (%) |
87.5 |
94.6 |
93.3 |
77.8 |
|
|
Bậc 3 (%) |
12.5 |
5.4 |
6.7 |
22.2 |
|
|
Hô hấp ký lúc đầu đến khám |
|
|
|
|
|
|
FEV1 (%), mean ± SD |
79.7 ± 16.9 |
79.2 ± 14.1 |
78.9 ± 15.6 |
81.1 ± 19.1 |
0.928† |
|
PEFR (%), mean ± SD |
74.9 ± 20.8 |
77.3 ± 23.7 |
74.7 ± 18.1 |
73.2 ± 20.5 |
0.713† |
|
Hô hấp ký tại T0 |
|
|
|
|
|
|
FEV1 (%), mean ± SD |
90.9 ± 13.2 |
90.8 ± 10.6 |
90.3 ± 15.5 |
91.4 ± 13.7 |
0.944† |
|
PEFR (%), mean ± SD |
88.6 ± 15.1 |
87.9 ± 15.3 |
86.7 ± 16.6 |
90.4 ± 14.1 |
0.576† |
|
Số bệnh nhân dùng thuốc cách ngày |
|||||
|
Sau 3 tháng |
65 |
20 |
19 |
26 |
- |
|
Sau 6 tháng |
34 |
13 |
11 |
10 |
- |
|
Sau 9 tháng |
29 |
10 |
9 |
10 |
- |
|
Số bệnh nhân dùng thuốc 2 ngày / tuần |
|||||
|
Sau 3 tháng |
37 |
17 |
6 |
14 |
- |
|
Sau 6 tháng |
44 |
22 |
6 |
16 |
- |
|
Sau 9 tháng |
30 |
12 |
5 |
13 |
- |
|
Số bệnh nhân dùng thuốc 1 ngày/tuần |
|||||
|
Sau 6 tháng |
6 |
1 |
2 |
3 |
- |
|
Sau 9 tháng |
15 |
6 |
4 |
5 |
- |
IQR: khoảng tứ phân vị; GERD: bệnh trào ngược dạ dày thực quản; FEV1: thể tích thở ra gắng sức trong 1 giây; PEFR: lưu lượng đỉnh; SD: độ lệch chuẩn. p < 0.05, mức khác biệt có ý nghĩa thống kê. *Kruskal-Wallis test, † One-way analysis of variance
Bảng 2. Mối liên quan giữa các yếu tố với tình trạng hen không kiểm soát
|
Biến số |
Tình trạng kiểm soát hen trong 1 năm theo dõi |
p value |
|
|
Kiểm soát hoàn toàn |
Tổng không kiểm soát tích luỹ |
||
|
Tuổi (năm), trung vị (IQR) |
37.5 (19.3–52.0) |
39.5 (17.0–51.0) |
0.801* |
|
Giới nữ (%) |
54.8 |
67.1 |
0.134 |
|
Viêm mũi dị ứng (%) |
47.6 |
60.0 |
0.140 |
|
GERD (%) |
19.1 |
20.0 |
0.554 |
|
Béo phì (%) |
7.1 |
2.9 |
0.271 |
|
Bậc 4 lúc đầu đến khám (%) |
90.5 |
85.7 |
0.335 |
|
FEV1 (%), mean ± SD |
80.3 ± 18.1 |
79.3 ± 16.3 |
0.767 |
|
PEFR (%), mean ± SD |
78.8 ± 22.7 |
72.5 ± 19.4 |
0.147 |
IQR: khoảng tứ phân vị; FEV1: thể tích thở ra gắng sức trong 1 giây; PEFR: lưu lượng đỉnh; SD: độ lệch chuẩn. p < 0.05, mức khác biệt có ý nghĩa thống kê. *Mann-Whitney U test.
Bảng 3. Chỉ số hô hấp ký trong 1 năm điều trị theo chiến lược xuống thang UMC
|
Thời gian thực hiện hô hấp ký |
Số bệnh nhân |
FEV1(%) |
|
PEFR (%) |
|
|
Mean ± SD |
p value |
Mean ± SD |
p value |
||
|
Bắt đầu (T0) |
112 |
90.9 ± 13.2 |
<0.01† |
88.6 ± 15.1 |
<0.01† |
|
Sau 3 tháng |
71 |
91.6 ± 13.4 |
0.438‡ |
89.8 ± 15.1 |
0.283‡ |
|
Sau 6 tháng |
75 |
89.1 ± 13.2 |
0.125‡ |
87.1 ± 15.6 |
0.073‡ |
|
Sau 9 tháng |
98 |
88.3 ± 12.9 |
0.164‡ |
86.2 ± 13.9 |
0.337‡ |
|
Sau 12 tháng |
94 |
87.9 ± 14.0 |
0.647‡ |
86.7 ± 18.3 |
0.507‡ |
p < 0.05; † Paired samples test, so sánh với chức năng hô hấp lần đầu đến khám. ‡ Paired samples test, so sánh với chức năng hô hấp tại thời điểm T0.
CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM
Độc lập – Tự do – Hạnh phúc
BẢN NHẬN XÉT BÀI BÁO KHOA HỌC DỰ KIẾN ĐĂNG TRÊN WEB TP.HCM
Tên bài báo: ĐIỀU TRỊ XUỐNG THANG CHO BỆNH NHÂN HEN NHẸ ĐƯỢC KIỂM SOÁT TỐT: MỘT KINH NGHIỆM TỪ BỆNH VIỆN ĐẠI HỌC Y DƯỢC TP. HỒ CHÍ
MINH
Tên tác giả: Nguyễn Hồ Lam, Nguyễn Thành Nam, Lê Thượng Vũ, Nguyễn Như Vinh, Lê Thị Tuyết Lan
Tên người nhận xét: Nguyễn văn Thành.
Đơn vị công tác: Cán bộ giảng ĐHY-D Cần Thơ
Tính thời sự, và ý nghĩa khoa học của bài báo:
1) Đề tài có xuất phát từ nhu cầu thực tiễn, không trùng lắp với các đề tài đã được công bố mà người nhận xét biết.
2) Độ tin cậy và tính hiện đại của bài báo (dạng original article): Tốt
3) Giá trị và những đóng góp của các kết quả nghiên cứu: Mang tính tham khảo vì chưa đủ bằng chứng để kết luận (tham khảo thêm các ý kiến trao đổi bên dưới)
4) Những ưu - nhược điểm: Viết trong mục sau.
- Ưu :
- Nhược :
Các điểm cần sửa chữa , bổ sung :
5) Kết luận:
Đồng ý cho đăng
Một số ý kiến góp ý và trao đổi:
1. Hình thức: Bài báo chưa có mục Tài liệu tham khảo. Cần viết mục Kết luận thành mục riêng. Vẫn còn một số lỗi chính tả trong bài.
2. Lưu đồ (hình 2) cần viết lại cho dễ hiểu. Những mũi tên sang phải được hiểu là số lượng và lý do bệnh nhân loại trừ khỏi nghiên cứu (excluded). Mũi tên đầu tiên trên sơ đồ sang phải là 2.072 bệnh nhân. Đây chính là mẫu để từ đó chọn được 112 bệnh nhân vào nghiên cứu. Như vậy 112 bệnh nhân nghiên cứu sẽ được chọn từ đâu?
3. Nội dung định nghĩa bệnh nhân trong nghiên cứu (mục chọn mẫu): “Bệnh nhân được chẩn đoán hen theo hướng dẫn GINA 2015. Cụ thể, bệnh nhân cần có (1) một trong các triệu chứng hô hấp: ho, khò khè, khó thở, nặng ngực và (2) một kết quả hô hấp kí có đáp ứng với thuốc giãn phế quản (FEV1, VC hoặc FVC tăng 200mL và 12%)”.
GINA 2015 viết: ”Hen là một bệnh không đồng nhất, thường đặc trưng bởi tình trạng viêm mạn tính đường thở. Hen được xác định bởi tiền sử có các triệu chứng hô hấp như thở khò khè, khó thở, tức ngực và ho thay đổi theo thời gian và cường độ, cùng với tình trạng tắc nghẽn luồng khí thở ra có tính thay đổi”. Như vậy, chỉ cần nói rằng bệnh nhân trong nghiên cứu được định nghĩa hen theo GINA 2015 là đủ, không cần viết thêm nội dung “Cụ thể, bệnh nhân cần có (1) một trong các triệu chứng hô hấp: ho, khò khè, khó thở, nặng ngực và (2) một kết quả hô hấp kí có đáp ứng với thuốc giãn phế quản (FEV1, VC hoặc FVC tăng 200mL và 12%)”.
4. Thiết kế nghiên cứu hồi cứu chọn mẫu thuận tiện đã tạo ra sai lệch (bias) trong chọn mẫu. Trong 2.072 bệnh nhân được điều trị với chiến lược xuống thang UMC, chỉ có 112 bệnh nhân đáp ứng tiêu chí chọn vào (chiếm 5.4%). Sai lệch lựa chọn này là rất lớn, rất nhiều khả năng có chi phối kết quả nghiên cứu và điều này cần được đề cập đến trong phần Bàn luận và Kết luận.
5. Để hiểu thêm về tính khoa học của nghiên cứu này, tôi đã search trên trang tìm kiếm Pubmed với nội dung “xuống thang điều trị cho bệnh nhân hen kiểm soát tốt” (Stepping down therapy for well controlled asthma). Sau đây là một số kết luận từ các nghiên cứu có trong tìm kiếm trên:
Một phân tích Cochrane (1) cho rằng không đủ bằng chứng mạnh để xác định xem giảm liều ICS có lợi hay có hại đối với bệnh nhân hen người lớn kiểm soát tốt. Cần có thêm bổ sung các nghiên cứu RCT được thiết kế tốt với thời gian dài hơn để có thể kết luận cho thực hành lâm sàng liên quan tới chiến lược giảm dần ICS cho bệnh nhân hen đã được kiểm soát tốt. Chưa có bằng chứng RCT về việc ngưng LABA cho trẻ em hen đã được kiểm soát tốt bằng ICS-LABA (2). Việc ngưng LABA trên hen kiểm soát tốt tiềm ẩn nguy cơ làm giảm FEV1 (3,4). Không có bằng chứng chứng minh sự không thua kém của trị liệu giảm ICS / LABA so với ICS / LABA ổn định (4).
Tài liệu tham khảo cho các kết luận trên:
| 1. | Stepping down the dose of inhaled corticosteroids for adults with asthma. Crossingham I, Evans DJ, Halcovitch NR, Marsden PA. Cochrane Database Syst Rev. 2017 Feb 1;2(2):CD011802. doi:10.1002/14651858.CD011802.pub2.PMID: 28146601 Free PMC article. Review. |
| 2. |
Stopping long-acting beta2-agonists (LABA) for children with asthma well controlled on LABA and inhaled corticosteroids. Kew KM, Beggs S, Ahmad S. Cochrane Database Syst Rev. 2015 May 21; 2015(5): CD011316. doi: 10.1002/14651858. PMID: 25997166 Free PMC article. Review. |
| 3. |
Stepping down from combination asthma therapy: The predictors of outcome. Koskela HO, Purokivi MK, Kokkarinen J. Respir Med. 2016 Aug;117:109-15. doi: 10.1016/j.rmed.2016.06.010. Epub 2016 Jun 9.PMID: 27492520 Free article. Clinical Trial. |
| 4. |
Step-Down Therapy for Asthma Well Controlled on Inhaled Corticosteroid and Long Acting Beta-Agonist: A Randomized Clinical Trial. Linda Rogers , Elizabeth A Sugar, Kathryn Blake , Mario Castro , Emily Dimango , Nicola A Hanania , Kyle I Happel , Stephen P Peters , Joan Reibman , Joy Saams , W Gerald Teague , Robert A Wise , Janet T Holbrook . American Lung Association Airways Clinical Research Centers. |
Ngày 9 tháng 3 năm 2021
Người nhận xét
(Họ tên và ký)
Nguyễn Văn Thành (đã ký)















